很多人关心新冠病毒的再感染问题。
其实,对绝大多数人来说,考虑这个问题为时尚早。目前,我国大部分人并没有感染过新冠病毒,“再”感染还无从谈起。但是一些朋友仍然从媒体或者自媒体报道中看到了“再感染”问题,担心如果发生再感染,症状是否会更加严重。
今天,我们就聊聊这个话题。
这个问题由两方面组成,一是病毒的毒力是由什么决定的,二是我们的免疫系统是如何工作的。
本文目录
1、人体免疫原理
2、影响病毒毒力的外部因素
3、再感染,到底会不会更严重?
4、再感染新冠病毒时,情况是什么样
01
人体免疫原理
先说第二个问题,我们自身。
人的一生,其实就是与各种病原体抗争与共存的一生。
我们人体的免疫系统分为两大部分——先天性免疫和适应性免疫。
前者也叫非特异性免疫(或者固有免疫),是人类在进化过程中逐渐建立起来的天然防御,是我们与生俱来的,不针对特定的病原体,比如皮肤、呼吸道黏膜和一部分白细胞(比如巨噬细胞、中性粒细胞)等提供的防护;
后者也叫特异性免疫(或者获得性免疫),是我们针对特定某种病原体产生的免疫,具体来说就是由病原体的自然感染或者接种疫苗带来的免疫力。

在疫苗相关的话题上,我们可以专注讨论适应性免疫。大家都知道疫苗接种后会产生抗体,但抗体远非疫苗接种的唯一产物。
实际上,适应性免疫也由两部分组成,分别是B细胞介导的体液免疫和T细胞介导的细胞免疫。体液免疫应答主要是产生抗体,除卡介苗外,所有我们常规使用的疫苗都主要通过抗体来提供保护。
而细胞免疫应答主要是T细胞反应,后者又分为:
细胞毒性T细胞(CD8+ T细胞):也叫杀伤性T细胞,可以摧毁已经被病毒感染的人体细胞
辅助性 T 细胞(CD4+ T细胞):主要诱导、活化免疫系统的其他细胞,比如负责在体液免疫里分泌抗体的效应B细胞(也叫浆细胞)和记忆B细胞等
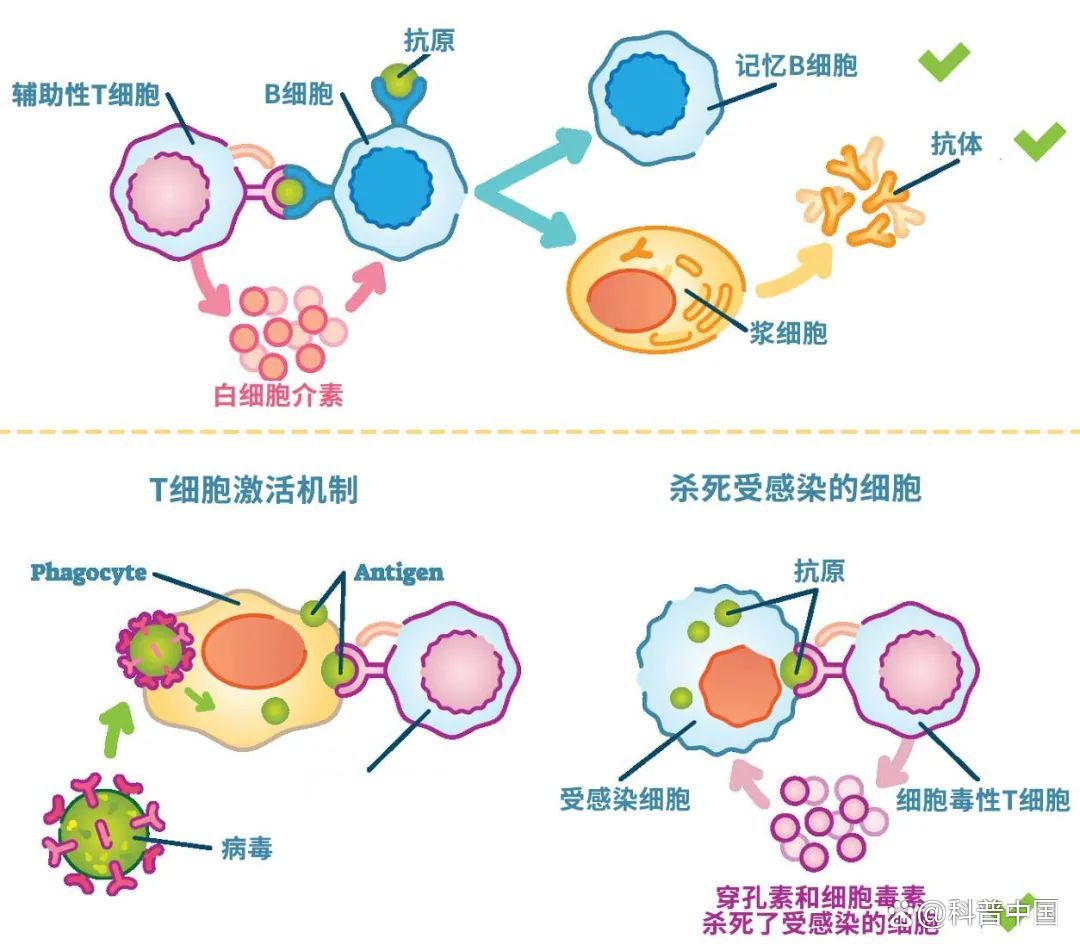
记忆B细胞可以长期存活,即便血清中抗体很低,当病原体再次入侵时,它也能重新激活并产生抗体。
抗体(准确来说是中和抗体)可以识别并阻止体液中的病毒侵入细胞,如果有一些漏网之鱼逃过了抗体入侵细胞,被感染的细胞则由杀伤性T细胞负责攻击并清除。
抗体的本质是一种蛋白质,它在血清中的水平会随着时间推移而逐渐下降。而在未来抗体水平降得比较低、再次遇到病毒入侵时,T细胞和记忆B细胞将发挥着长期保护的作用。
02
影响病毒毒力的外部因素
说回开头还没解决的第一个问题,病毒的毒力是由什么决定的?
新冠病毒入侵人体后表现出来的致病力(毒力)取决于内生毒性和外部因素。
其中,外部因素主要有以下四个方面:
一是疫苗接种/自然感染的比例,因为二者都会产生抗体(以及T细胞反应),随着许多国家人群接种率/既往感染率的上升,即便前后时期都是同样的变异体,引起的重症率/死亡率也会下降;
二是不同疫情浪潮期间,感染人群的中位年龄也会影响到重症情况,因为老年人的重症风险显著高于年轻人;
三是药物,感染早期就使用一些抗病毒药物,可以显著降低重症的风险,所以药物的研发和储备很重要;
四是医疗条件,如果医院出现挤兑的话,该住院/该进ICU的新冠患者没能及时收治,病死率也会提高。
另外,一些隐形条件也会影响到数据本身,比如大量的感染者是无症状感染,他们不知道自己感染了,或者通过快速抗原检查阳性后没有上报,在分子固定的情况下,分母小于实际数字也会导致统计到的重症率/ 病死率升高。
03
再感染,到底会不会更严重?
看到这里,你可能已经意识到:“再感染”之后病情是变得更轻还是更重,实际上是由复杂因素决定的。
对于大多数病毒性急性呼吸道传染病来说,比较严重的感染往往出现在我们人生的两个时期。
一个是儿童时期,也就是我们人生中最初感染的那一段时间,因为没有既往免疫力,完全是“裸奔”面对病毒,除非是由主动疫苗带来保护力。这也是为什么各种疫苗对于儿童来说非常重要,疫苗能保护儿童避免感染,或者避免感染后出现重症。
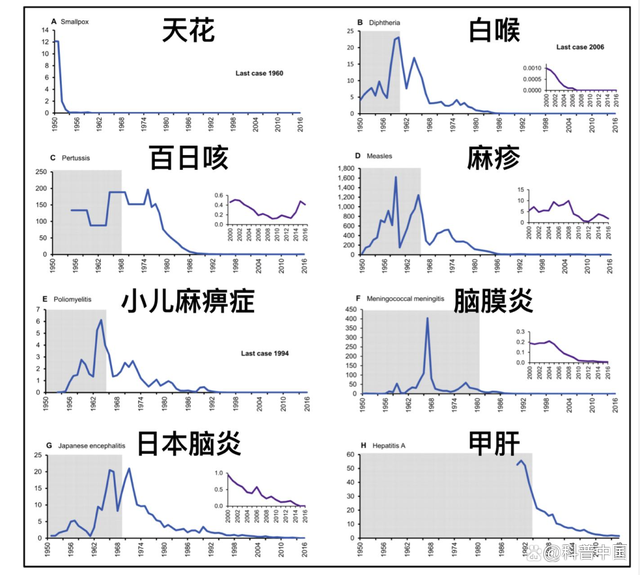
下图是1949年-2016年中国一些传染病的发病率变化,这七十年来持续的健康教育加上积极的疫苗接种工作,我们国家已经消除了天花和脊灰,其他许多传染病的发病率也大幅下降了。
另外一个比较严重的时期通常是老年时期,这时候由于人体免疫系统的退化,因一些病毒(比如流感)感染造成重症的概率会更高。
我们来具体看一个“再感染”的病毒性呼吸道传染病的例子:
RSV,呼吸道合胞病毒,大多数(68%)婴儿在出生后第一年会被感染,几乎所有(97%)的婴儿在两岁前感染过。RSV也是引起中国幼儿急性下呼吸道感染(ALRTI)的最主要病毒。全球每年有超过3500万儿童感染RSV,并且可发生重复感染,每年造成超过300万人住院,近6万人死亡。
但到了中青年时期,我们感染RSV后重症的风险就低很多,表现出来的症状更像普通感冒。如果一个人多次感染 RSV,那么在第一次感染后,症状往往会较轻。
这就是人体的免疫系统对一种呼吸道传播病毒做出的应答。
04
再感染新冠病毒时,情况是什么样?
今年3月份,威尔康奈尔医学院(卡塔尔校区)的学者在NEJM上发表了一项研究[1],评估既往感染所带来的保护力。
研究发现,在感染270天后,对于预防再次感染不同变异体的保护力分别为:
阿尔法毒株:90.2%
贝塔毒株:85.7%
德尔塔毒株:92%
奥密克戎毒株:56%
而在1304例再次感染的患者当中,共有5例发展到重症(脉氧饱和度降低,需要吸氧);无人发展到危重症或者死亡。
不过也有一些研究,得出了不同的结论,比如一项在《自然-医学(Nature Medicine)》杂志上发表的研究[2]则表明,与仅感染过一次的患者相比,无论疫苗接种情况如何,再次感染的患者出现并发症的风险更高,包括肺部、心血管、糖尿病、胃肠道和神经系统等的并发症。
这项研究在自媒体上被广泛传播,但实际上,本文作者自己写道:“我们的分析不应解释为评估第二次感染与第一次感染的严重程度,也不应解释为对比第二次感染后与第一次感染后所分别产生的不良健康结局风险。”
 论文截图。图片来源:《自然》杂志官网
论文截图。图片来源:《自然》杂志官网
并且,这项研究的患者主要是退伍军人,再次感染者年龄较大(平均年龄60岁),男性为主(86%),还有多重高危因素,包括肥胖(平均BMI 31)、糖尿病(36%),每人每天平均吃16种药,大部分人(87%)从未接种过疫苗等。
再根据今年12月,上海交大和耶鲁大学在《科学报告( Science reports)》上发表的一项荟萃分析[3](该分析纳入了全球11项研究和11项病例报告),可以相对更全面地看到:之前感染新冠的人存在在感染风险,但是与未感染者相比,他们再次感染的风险更低。
05
总结
从免疫学的基本常识出发,新冠病毒自然感染和疫苗接种都会产生免疫应答,包括体液免疫应答(抗体)和细胞免疫应答(T细胞)等,这些有助于预防后续的感染。虽然抗体的水平下降更快,但是仍然有T细胞和各种记忆细胞的保护,可以显著降低重症风险。
上面提到的这项荟萃分析也表明,既往感染所产生的中和抗体水平低于疫苗接种所产生的中和抗体水平[3],这提示我们:既往感染者仍然需要接种疫苗,才能获得更高的保护力。
整体而言,再次感染的风险、以及感染后的症状取决于多种复杂因素,包括变异体的变化、疫苗接种情况和既往的身体基础情况等。确实有小部分感染者再次感染后风险更高,但是对于大多数人而言,不太需要担心再次感染会变得更加严重。
最重要的是,无论是否有感染过,都应当积极接种疫苗,不能用主动感染替代疫苗。在接种疫苗的同时,我们仍然应做好各种个人防护工作,包括戴口罩、勤洗手和保持社交距离等。
避免感染后重症的最好方法,就是避免感染。







 两岁孩子核酸阳性怎么办
两岁孩子核酸阳性怎么办
 孩子感染新冠病毒高烧不退怎么办
孩子感染新冠病毒高烧不退怎么办
 感染新冠为何会全身酸疼?
感染新冠为何会全身酸疼?
 空调为什么制热一会儿就停了
空调为什么制热一会儿就停了
 蒸鸡蛋可以加牛奶吗
蒸鸡蛋可以加牛奶吗
 加湿器除甲醛有作用吗
加湿器除甲醛有作用吗